医院里,时间以秒计算,突发急症时更是如此。成功救治靠的不是单打独斗,而是多学科专家的生命接力。近日,京煤总医院消化中心就上演了这样一场接力。
1.警报拉响:内科医生守护生命
55岁的李女士(化名)突发剧烈腹痛、排出大量鲜红色血便,被紧急送入京煤总医院急诊科。她面色苍白、浑身冷汗,血色素骤降至危急值,生命垂危。
消化内科医师白璐接诊后,判断为危险性消化道大出血。她迅速启动绿色通道,将患者收治至消化中心病房。白璐第一时间建立多条静脉通路、快速补液扩容、紧急配血输血,维持患者生命体征,这是后续治疗的前提。
病情持续恶化。患者多次出现一过性晕厥,意识短暂丧失,血压不断下降。“血压垮了!”“患者又晕过去了!”病房气氛凝固。白璐深知保守治疗无效,立即上报消化中心主任肖健存,启动多学科急会诊机制,将“接力棒”传给内镜团队。
2.深入病灶:内镜医生精准定位
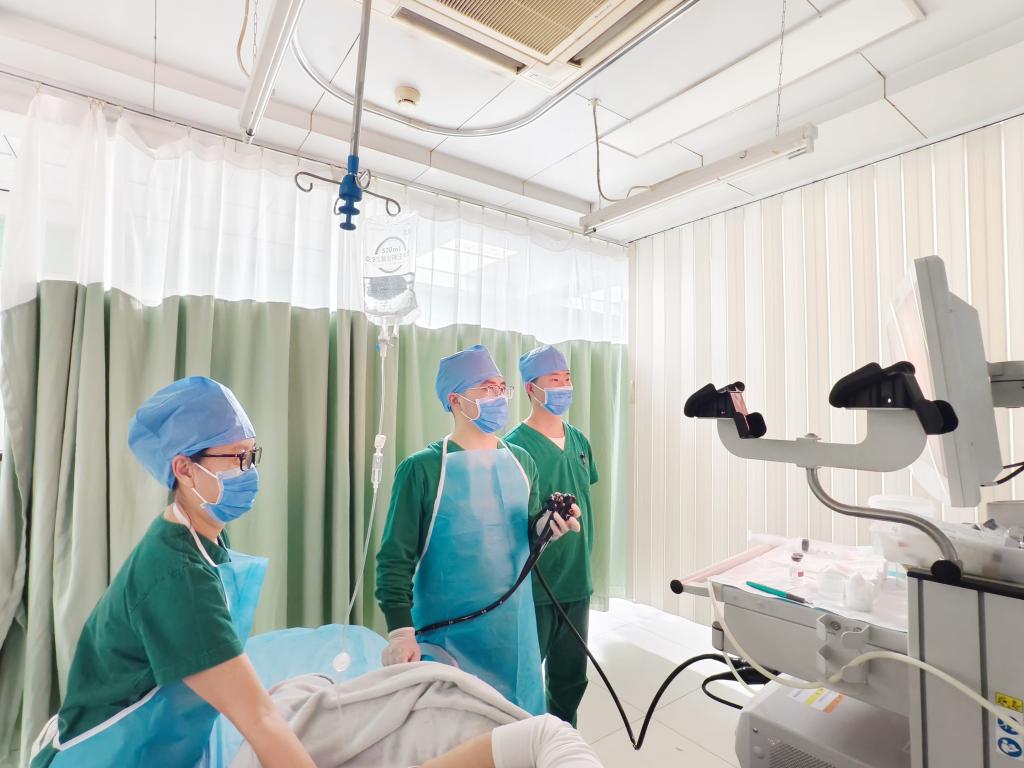
内镜中心医师王艳、范宝军和护士韩军波携胃肠镜设备赶到病房。在输血与升压药维持下,团队开展床旁急诊内镜检查。
胃镜探查未见异常,结肠镜在血海中艰难逆行,最终在回肠末端发现持续出血点。“出血点在小肠!”这一关键发现为后续诊疗指明方向,也为介入团队提供依据。
3.微创定位:介入医生血管追踪确诊
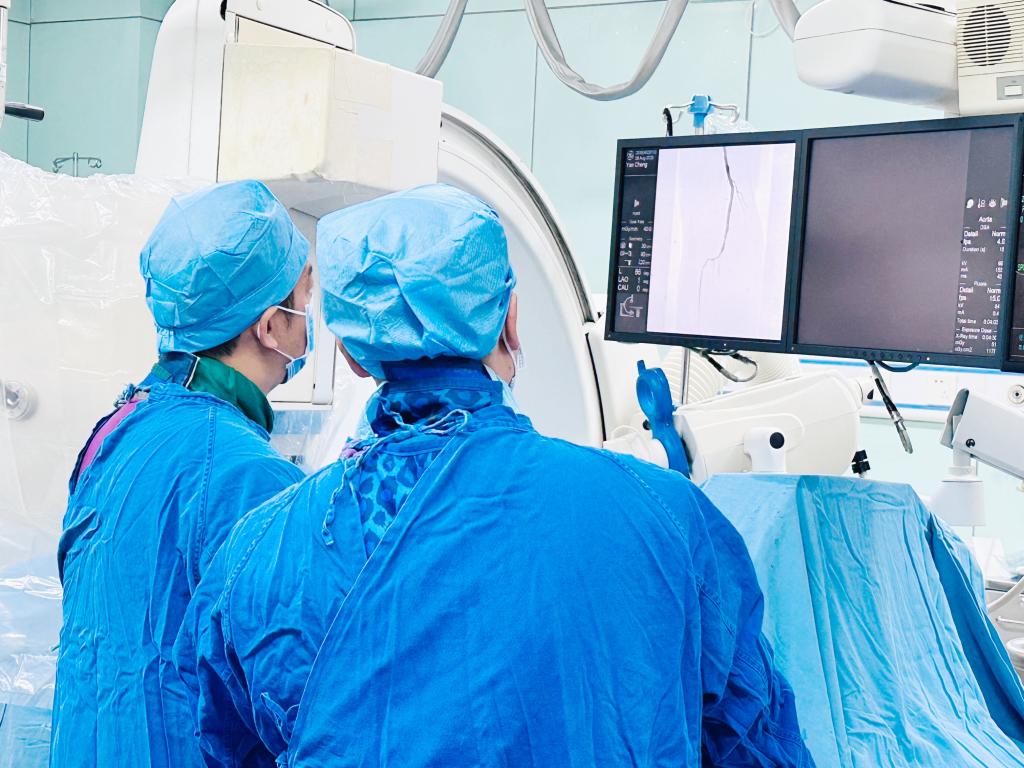
小肠出血定位困难,介入放射学成为破局关键。副主任医师陈力强、医师李宏伟和护士长李志斌在介入导管室开展急诊血管造影。
造影剂注入后,屏幕上显示一团异常肿瘤血管,伴随造影剂外溢的“烟火征”,这是活动性出血的直接证据。“诊断明确:空肠间质瘤破裂致急性大出血。”
介入栓塞虽可止血,但面对血供丰富、质地脆弱的间质瘤,单纯栓塞风险大且易复发。陈主任果断将定位结果移交外科团队,完成微创诊断的关键一步。
4.根治决胜:外科医生精准攻坚
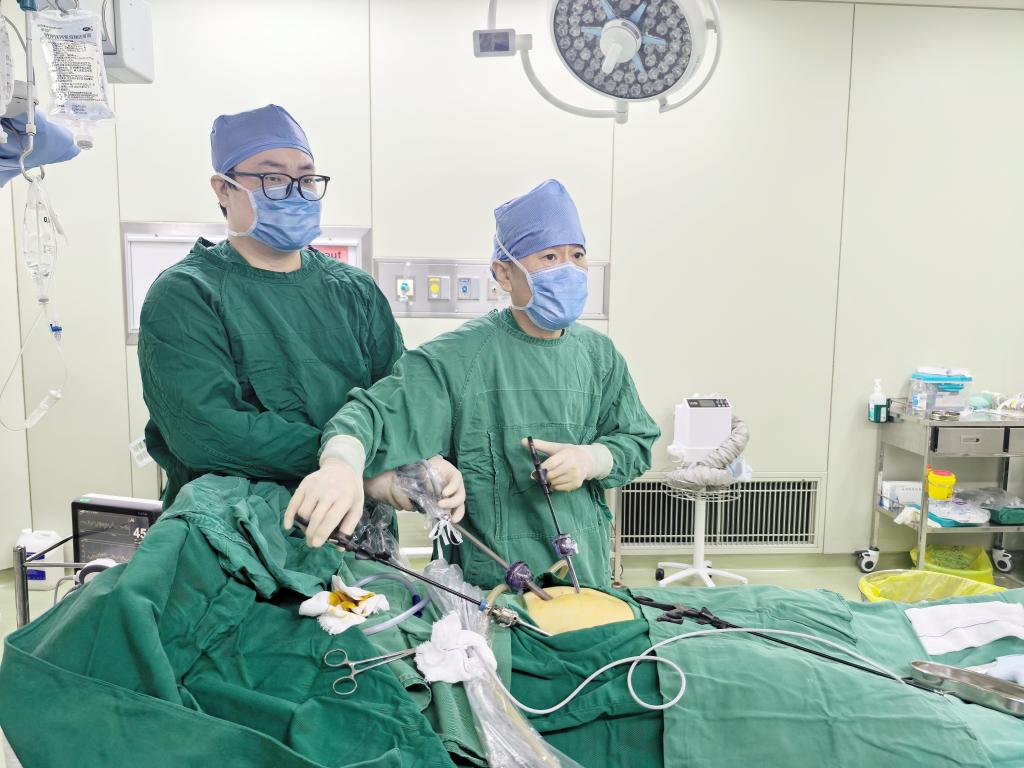
多学科协作启动时,外科主任医师周伟、医师韩海江及麻醉医师团队已同步准备手术。患者从介入导管室直接转入手术室,救治无缝衔接。
依托介入造影导航,外科医生迅速定位到空肠处直径约4厘米的肿瘤,其表面血管怒张,破裂口清晰可见。周主任切除病变肠段并完成吻合,成功拆除“定时炸弹”。肿瘤完整取出,生命接力赛胜利。
5.协作之力胜个体之和
术后,李女士恢复良好,未再出血。病理报告证实为“空肠间质瘤”。
消化中心主任肖健存表示,患者成功救治,是多学科协作(MDT)模式的典型范例。管床医生是“生命稳定器”与“调度员”,内镜医生是“先锋侦察兵”,介入医生是“精准定位师”,外科医生是“攻坚队”,四者缺一不可。
6.成立消化中心:整合资源,为生命提速
京煤总医院消化中心打破内外科壁垒,整合内科、外科、介入、内镜、肿瘤等资源,实现“以患者为中心”的一体化诊疗模式。
· 重要性:复杂消化道疾病涉及多个专业,单一科室难以应对。消化中心实现了资源的无缝对接与高效协同。
· 必要性:急危重症救治中,时间就是生命。消化中心通过绿色通道与快速响应机制,缩短了诊断-决策-治疗的时间窗。
· 患者受益:患者无需辗转多个科室,在一个平台即可获得全程化、精准化、连续性的医疗服务,践行了“病人不动,医生动”的理念。
在这场与死神的赛跑中,没有个人英雄,只有紧密协作的团队。他们用专业、责任与默契为患者铺就生命通道。这是医学技术的胜利,更是团队协作的凯歌,诠释了“生命至上、患者为中心”的医疗初心。京煤总医院消化中心用行动证明,医学遇上协同,生命便有更多可能。
文:范宝军、李志斌